胃がんは、胃の粘膜から発生する悪性腫瘍(がん)です。早期に発見すれば、内視鏡による切除で治癒が望めますが、進行すると外科手術や抗がん剤治療が必要になることがあります。
胃とはどんな臓器か(主な働き)
- 食べ物を一時的にためる
→ 食べたものがすぐに腸へ流れないように、いったん胃でストップします。 - 細かくまぜて(攪拌)、どろどろにする
→ 胃酸や消化酵素が出て、食べ物を溶かしながら攪拌し、やわらかくします。 - 少しずつ腸へ送り出す
→ その後、十二指腸から小腸へ少しずつ送られ、栄養が吸収さていきます。
胃がんについて
1.胃がんの原因・リスク要因
主なリスク要因には以下があります。
- ヘリコバクター・ピロリ感染:最大のリスク因子
- 食生活:塩分の多い食事、燻製・加工食品の摂取
- 喫煙
- 家族歴
- 加齢:50歳以上に多い
2.胃がんの症状
初期には症状が出にくいことが多いですが、進行すると以下の症状が現れます。
- 食欲不振
- みぞおちの痛み・不快感
- 体重減少
- 吐き気・嘔吐
- 吐血や黒色便(出血のサイン)
3.胃がんの検査・診断
胃がんを疑う場合、以下の検査を行います。
- 内視鏡検査(胃カメラ):胃の中を観察し、病変があれば組織を採取します(生検)。
- 病理検査:生検したものを顕微鏡で確認し、がんかどうか調べます。
- CT検査:がんの広がり(ステージ)を調べます。
- バリウム検査:検診目的に行う。がんの正確な位置や拡がりを調べるときに有用です。
5.ステージ分類(病期)
がんの進行度(ステージ)は以下のように分けられます。
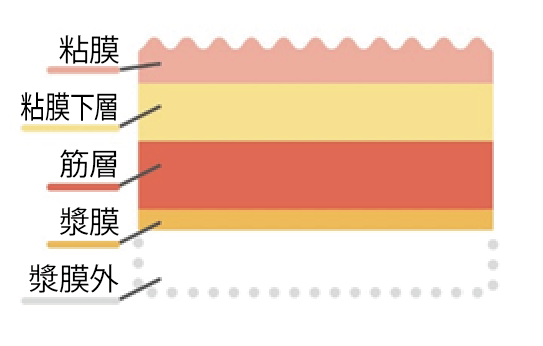
- ステージ0~I:がんが粘膜・粘膜下層に限局
- ステージII~III:がんが筋層や外側に浸潤、胃周囲のリンパ節に転移)
- ステージIV:遠隔転移あり(肝臓・腹膜・肺など)
6.治療法
がんの進行度によって治療法が異なります。
- 内視鏡的治療
- 適応:ステージ0-I(粘膜内のがんでリンパ節転移の可能性が極めて低い場合)
- 方法:内視鏡的粘膜下層剥離術(ESD)
- 外科的治療(手術)
- 適応:ステージI〜III
- 方法:胃切除+周囲リンパ節郭清
- 切除方法:幽門側胃切除術、噴門側胃切除術、胃全摘術など
※近年は、体に負担の少ない腹腔鏡手術やロボット支援下手術が主流です。
- 化学療法
- 抗がん剤、分子標的治療薬、免疫チェックポイント阻害薬を使用します。
- 手術と組み合わせて行うこともあります。
- 適応:ステージIII後期〜IV
- 薬剤の種類
- 抗がん剤:S-1(テガフール系)+ シスプラチン、オキサリプラチンなど
- 分子標的治療薬:トラスツズマブ(ハーセプチン)
- 免疫チェックポイント阻害薬:ニボルマブ(オプジーボ)
- 放射線療法
- 単独ではあまり使われませんが、化学療法と併用することがあります。
7.内視鏡治療後や術後のフォローアップ
- 定期的に胃カメラ・CT・血液検査などを行い、再発の有無をチェックします。
- フォロー期間は5年間が目安です。
8.予後(治りやすさ)
・早期胃がん:5年生存率90%以上
・進行胃がん:ステージによって異なる(ステージIVの5年生存率は10~20%程度)
9.がんの予防や治療後の再発予防のために気をつけること
- ピロリ菌の除菌(除菌後も定期的な胃カメラが必要)
- 健康的な食事(塩分を控える、野菜・果物を摂る)
- 禁煙
- 定期検診(胃カメラなど)の継続
胃切除後の食事の取り方 ~手術後の体と上手に付き合うために~
はじめに
胃の一部または全部を切除すると、胃の機能が低下もしくは失われるため、食べ物の消化・吸収の流れが変わります。「いきなり食べると苦しくなる」「すぐにお腹がいっぱいになる」「体重が減ってしまった」などの変化が起きるのは自然のことです。
しかし、食べ方を工夫することで、多くの方が日常生活を快適に送れるようになります。
ここでは、胃切除をした方の食事のとり方のポイントを解説していきます。
基本的な食事の考え方5選
- 少量ずつ、回数を分けて
- 1回の食事量を少なめに。
- 1日5〜6回に分けるのが理想です。
- よく噛んで、ゆっくり食べる
- 胃内で攪拌、消化ができなくなるためです。消化を助け、負担を軽くします。
- 水分の取り方に注意
- 食事中・食直後の多量の水分を飲むことはは避けましょう。
- 無理せず、体調に合わせる
- 吐き気・下痢・だるさがある日は無理にたくさん食べないようにしましょう。
- 栄養バランスを意識して
- たんぱく質・ビタミン・ミネラルを意識した食事を心がけましょう。
- 術後早期に通常の食事だけで栄養の摂取量やバランスが取れない場合には、補助的に経腸栄養剤(半分消化されたもの)を飲むこともあります。
3.食事の進め方(例)
| 時期 | 内容の例 | 補足 | |
|---|---|---|---|
| 手術後〜2週間 | 退院直後 | おかゆ・煮物・蒸し野菜などやわらかい食事 | よく噛んでゆっくりと。冷たいもの、油物は避けましょう |
| 1〜2カ月 | 回復期 | やや軟飯+主菜+副菜 | 一度にたくさん食べないように |
| 3カ月以降 | 維持期 | 通常の食事に近づけてOK | 食後の不快症状が出るものは避けて |
4.胃切除後に起こりやすい症状と対策
| 症状 | 原因 | 対策 |
|---|---|---|
| 早期ダンピング:食直後の動悸・冷や汗・めまい | 一気に食べ物が腸に流れ込む | ゆっくり食べる、水分は食事と分けて摂る |
| 後期ダンピング:食事数時間後の空腹感や低血糖 | インスリン過剰分泌 | 少量ずつ分けて食べる、甘いものを控える |
| 下痢・軟便 | 消化吸収の変化 | 脂肪の摂取を控え目にする |
| 体重減少・栄養不良 | 摂取量低下 | 経腸栄養剤を併用する |
5.おすすめの食品・避けたい食品
| 食品分類 | おすすめ | 避けたいもの(術後1~2カ月) |
|---|---|---|
| 主食 | 軟飯、うどん、パンがゆ | 硬い玄米、雑穀米(最初は控えめに) |
| たんぱく質 | 白身魚、豆腐、鶏ささみ、卵 | 脂身の多い肉、揚げ物 |
| 野菜 | 煮物、蒸し野菜、皮をむいた根菜 | 生野菜、繊維の強い葉物 |
| 飲料 | 白湯、麦茶、薄いスープ | 炭酸、濃いコーヒー |
| 菓子類 | ゼリー、プリン、ビスケット | 生クリーム、どら焼き、あんこ系 |
食事記録をつけましょう
毎日の食事内容と体調を記録しておくと、体調の変化や合う食事がわかります。
以下のように簡単にメモしましょう。
- 食べた時間と内容
- 食後の体調(例:お腹が張った、快調だった)
- 排便や体重の変化
院長からのひとこと
胃を切除することは体にとって大きな負担になります。今回解説したような食事の工夫で、元気に生活している方はたくさんおられます。
また、現在多くの病院では、術前、入院中、退院後に管理栄養士さんから術後の食事指導を受けていただくことができ、サポート体制も充実しています。わからないことやつらい症状があれば、遠慮なく担当医や栄養士さんに聞きましょう。
私・院長は消化器外科医として長い間、多くの胃がん患者さんに関わってきました。その経験を生かして、術後のフォローや定期的な胃カメラ検査も対応いたします。大きな病院へ頻回通うことが難しい、定期通院が終わってしまったなど、ご心配な方はお気軽にご相談ください。

